Estamos en plena temporada de virus respiratorio sincitial (VRS) y el médico Enrique Gómez, especialista en pediatría y neonatología, nos cuenta cómo prevenirlo, cómo detectarlo temprano y cómo usar bien las nuevas herramientas que tenemos disponibles.
El virus respiratorio sincitial, o VRS, sigue siendo una de las principales causas de bronquiolitis, neumonía y hospitalización en lactantes; el mayor riesgo se concentra en los primeros seis meses de vida, cuando un cuadro que empieza como “resfrío” puede empeorar en pocos días.
Hoy existen dos herramientas específicas para reducir enfermedad grave en bebés: la vacuna materna Abrysvo y el anticuerpo monoclonal nirsevimab; aun así, la prevención diaria en casa y la detección temprana siguen siendo decisivas. [1]
Para familias en Perú, el mensaje práctico es claro: si hay acceso a inmunización materna o a anticuerpo preventivo para el bebé, conviene conversarlo a tiempo con el obstetra o pediatra. Pero no solo eso. En paralelo, deben mantenerse las medidas básicas que sí funcionan —lavado de manos, ventilación, lactancia materna, evitar humo y reducir exposición a personascon síntomas respiratorios— y conocer los signos de alarma que exigen evaluación médica. [2]

El VRS es un virus muy contagioso que infecta a casi todos los niños antes de los 2 años, pero no todos se enferman igual. Los más vulnerables son los menores de 6 meses, porque sus vías respiratorias son pequeñas y sus reservas fisiológicas son limitadas. Por eso, el problema no es solo el contagio, sino la rapidez con que puede pasar de moqueo y tos a bronquiolitis, dificultad respiratoria o necesidad de oxígeno. Además, el VRS suele circular en la comunidad y entrar al hogar a través de hermanos mayores, guarderías o visitas con síntomas respiratorios leves. [3]
La protección empieza antes del nacimiento
Abrysvo, de Pfizer [4], es una vacuna bivalente basada en la proteína F del VRS en su conformación “prefusión”, es decir, en la forma que el virus usa para entrar a las células.
La idea es simple: la gestante produce anticuerpos neutralizantes y esos anticuerpos cruzan la placenta para proteger al bebé desde el nacimiento. La Organización Mundial de la Salud (OMS) [5] y la Organización Panamericana de la Salud (OPS) [6] recomiendan su uso en el tercer trimestre. En la práctica programática regional, OPS ha favorecido su uso en la ventana de 32 a 36 semanas para optimizar la transferencia de anticuerpos y reducir la preocupación por parto prematuro. [7]
En el ensayo clínico fase 3. publicado en “The New England Journal of Medicine”, la vacunación materna redujo en 81,8% la enfermedad respiratoria baja grave por VRS atendida médicamente en los primeros 90 días de vida y en 69,4% a los 180 días. En el subgrupo vacunado entre 32 y 36 semanas, la reducción de enfermedad grave fue de 91,1% a 90 días y de 76,5% a 180 días.
En seguridad, los efectos adversos más frecuentes fueron dolor en el sitio de inyección, cefalea, mialgias y náuseas. Hubo una diferencia numérica en parto prematuro entre vacuna y placebo, pero la Administración de Drogas y Alimentos de EE.UU. (FDA) [8] señaló que los datos no bastan para demostrar causalidad; por eso restringió la indicación a 32–36 semanas y pidió vigilancia post-comercialización. [9]
En el contexto nacional, sí existe señal regulatoria pública para Abrysvo. La Dirección General de Medicamentos, Insumos y Drogas (Digemid) [10] publica una ficha técnica local del biológico y también figuran certificados de liberación de lotes en 2025. Además, el Instituto Nacional de Salud (INS) [11] ha publicado una evaluación de eficacia y seguridad enfocada en gestantes de 32 a 36 semanas. Lo que no aparece claramente especificado en las fuentes oficiales revisadas es su incorporación al programa público nacional o una fecha de acceso universal. [12]
«Hay que vacunar cuando corresponda, reducir exposiciones innecesarias y consultar temprano ante cualquier señal de dificultad respiratoria o mala alimentación».
El anticuerpo que protege al bebé de inmediato
Nirsevimab no es una vacuna. Es un anticuerpo monoclonal de acción prolongada que se administra al bebé y le entrega protección pasiva inmediata.
Se une a la proteína F del VRS en estado prefusión y bloquea la entrada del virus a la célula. A diferencia de una vacuna, no espera a que el organismo del lactante “aprenda” a producir defensa: la defensa ya viene lista.
La OMS recomienda una sola dosis al nacimiento, antes del alta o en la primera visita de salud; si se adopta un enfoque estacional, también puede administrarse justo antes de la primera temporada de VRS. Su protección dura al menos 5 meses, suficiente para cubrir una temporada típica. [13]
A nivel internacional, nirsevimab (Beyfortus), desarrollado por AstraZeneca [14] y Sanofi [15], ya fue aprobado por la FDA y la Agencia Europea de Medicamentos (EMA) [16] para recién nacidos e infantes durante su primera temporada de VRS.
Algunas agencias también incluyen a niños pequeños de alto riesgo en una segunda temporada. En los estudios iniciales, una sola dosis redujo aproximadamente entre el 70% y el 75% los casos de VRS que requirieron atención médica, y análisis combinados reportaron alrededor de 79,5% de eficacia contra infección respiratoria baja atendida médicamente. Los efectos adversos más frecuentes fueron exantema e irritación en el sitio de inyección; las reacciones de hipersensibilidad son infrecuentes pero relevantes. En Perú, la aprobación y disponibilidad pública nacional no pudieron confirmarse con las fuentes oficiales revisadas, por lo que aquí se consigna como “no especificado”. [17]
La prevención cotidiana sigue siendo decisiva
La vacuna contra influenza no previene el VRS de manera directa, pero sí evita otra causa mayor de infección respiratoria grave que circula en la misma temporada. En otras palabras: no reemplaza a las herramientas específicas contra VRS, pero reduce la carga respiratoria total del hogar y hace menos probable una coinfección con influenza en el momento menos oportuno. OPS recomienda vacunar contra influenza a grupos de riesgo como gestantes y niños pequeños, y en el Perú la Digemid mantiene autorizadas vacunas antigripales con distribución anual. [18]
Más allá de la inmunización, las familias necesitan una estrategia en capas:
- lavado frecuente de manos;
- limpieza de superficies;
- no besar ni cargar al recién nacido si se tiene tos, fiebre o congestión;
- evitar aglomeraciones y espacios cerrados mal ventilados;
- mantener el hogar libre de humo;
- y sostener la lactancia materna si es posible.
La evidencia observacional sugiere que la lactancia se asocia con menor frecuencia y menor severidad de infección respiratoria baja por VRS, mientras que la exposición al humo de tabaco aumenta el riesgo de hospitalización y de cuadros más graves. [19]
Un último punto clave: el VRS puede parecer leve al inicio y empeorar dos o tres días después. En lactantes pequeños, las primeras pistas muchas veces no son “fiebre alta”, sino que comen menos, están más irritables, están menos activos o empiezan a respirar más rápido. Esperar “a ver si mañana mejora” puede ser razonable en un resfrío simple, pero no cuando ya aparecen signos respiratorios o rechazo del alimento. [20]
«La prevención del VRS ya no depende solo del lavado de manos: hoy combina inmunización materna, anticuerpos de acción prolongada y medidas cotidianas».
Cuándo ir al médico
Si un bebé o niño tiene VRS o un cuadro respiratorio compatible, estas son señales de alarma que justifican consulta inmediata o evaluación de urgencia: [21]
- Respira rápido, se le hunden las costillas, abre mucho las fosas nasales o hace “quejido” al respirar. [22]
- Hace pausas al respirar, especialmente si es un lactante menor de 6 meses. [23]
- Tiene labios o uñas azulados, grises o pálidos, señal de baja oxigenación. [24]
- Toma mucho menos pecho o biberón, moja menos pañales o parece deshidratado. [25]
- Está muy decaído, difícil de despertar, inusualmente irritable o empeora con rapidez en pocas horas. [23]
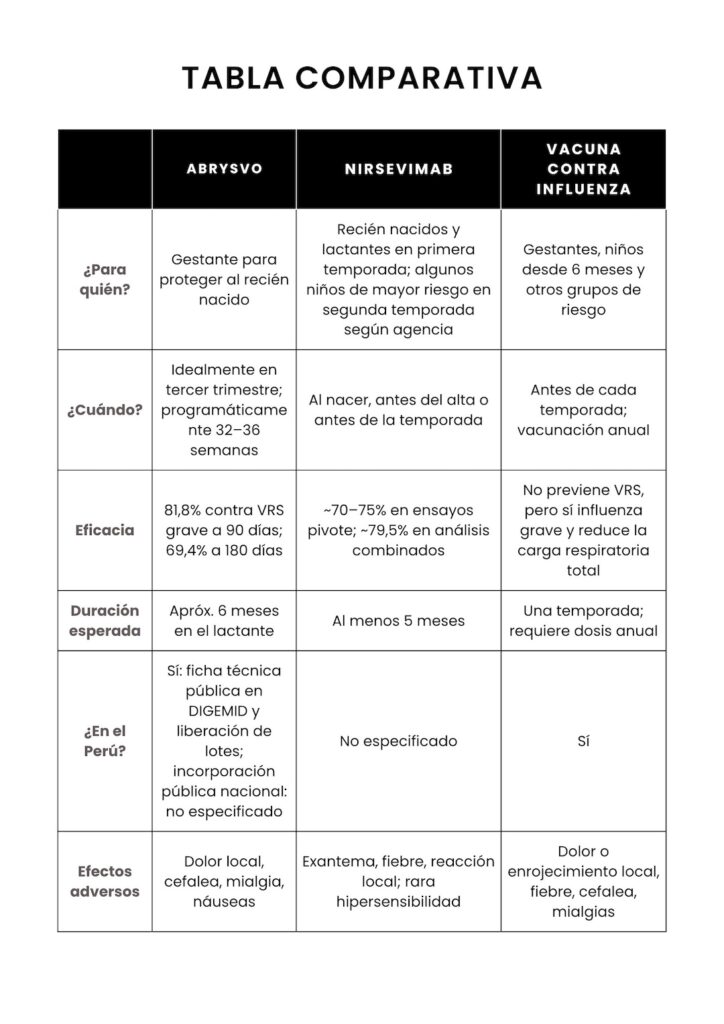
La tabla resume información regulatoria y clínica tomada de OMS/OPS, FDA/EMA y fuentes peruanas. Para Abrysvo, se hallaron ficha técnica pública y certificados de liberación de lotes en Digemid. Para nirsevimab, no se identificó durante esta revisión una ficha técnica pública indexada ni una confirmación oficial clara de disponibilidad nacional en los portales públicos revisados de Digemid y del Ministerio de Salud del Perú [26], por lo que se informa “no especificado”. [27]
Conclusión
La prevención del VRS ya no depende solo del lavado de manos: hoy combina inmunización materna, anticuerpos de acción prolongada y medidas cotidianas que, juntas, pueden reducir hospitalizaciones y complicaciones en los bebés más pequeños.
Mientras el acceso nacional termina de aclararse, especialmente para nirsevimab, la decisión más inteligente para las familias es anticiparse: vacunar cuando corresponda, reducir exposiciones innecesarias y consultar temprano ante cualquier señal de dificultad respiratoria o mala alimentación. [28]






